Гепатоз вагітних: що не запустити захворювання і запобігти його прогресування?

У період виношування дитини на організм майбутньої мами збільшується навантаження , гормональний фон змінюється, готуючись до майбутніх пологів.
У деяких випадках спостерігається зниження тонусу жовчовивідних шляхів і зміна консистенції самої жовчі, що може стати причиною розвитку різних ускладнень і захворювань.
До таких ускладнень відносять досить серйозне захворювання як гепатоз печінки .
Більшість фахівців переконані в тому, що дане захворювання не може виникнути просто на тлі зміни гормонального балансу.
Для його розвитку потрібні вагомі підстави , наприклад, генетичні передумови чи іншу обставину, що провокує пошкодження тканин печінки.
Під час вагітності, коли вироблення гормонів особливо активізується, запускається той спусковий механізм, який провокує розвиток гепатоза.
Тобто, вагітність є не причиною захворювання, а оптимальними умовами для прогресування хвороби .
Що таке гепатоз?
гепатоз — це захворювання , викликане генетичними змінами і вражає клітини печінки. Залежно від особливостей патології, гепатоз ділиться на наступні види:
- Гострий гепатоз . Найпоширеніша форма патології, яка проявляється внаслідок впливу токсичних речовин на клітини печінки (під час вагітності як токсинів виступають випорожнення плода).
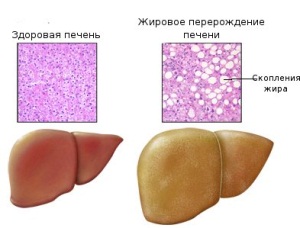
В інших випадках провокатором захворювання може стати алкогольна інтоксикація, отруєння грибами , вірусний гепатит або сепсис. - Стеаноз (жировий гепатоз) . Це захворювання характеризується ожирінням клітин печінки. Ускладнити ситуацію і загострити перебіг хронічної форми гепатоза може зловживання спиртними напоями.
Стеаноз може бути і в дифузній формі. Якщо захворювання не лікувати, наслідки будуть досить неприємними, наприклад, у вигляді цирозу печінки. - Жировий гепатоз розвивається поступово, і має такі стадії:
- початкова (ожиріння печінкових клітин);
- середньої тяжкості (починається процес некробіоза (відмирання) гепатоцитів);
- остання (предціротіческая), при якій відбуваються незворотні зміни структури печінки.
- Холестатичний гепатоз . Цей вид захворювання безпосередньо пов'язаний з дисфункцією жовчного міхура і жовчовивідних шляхів.
Недостатнє вироблення жовчі і поганий відтік в дванадцятипалу кишку призводить до інтоксикації клітин печінки.
Основною групою ризику в цьому випадку є вагітні жінки на останніх місяцях виношування. Якщо запустити перебіг захворювання, то воно з часом переросте в гепатит .
Симптоми захворювання
Щоб не запустити захворювання і запобігти його прогресування, необхідно чітко знати, які симптоми і ознаки вказують на його розвиток .
У більшості випадків це захворювання печінки не піддається ранній діагностиці, але є ряд характерних симптомів , які можуть свідчити про нього:
- постійне відчуття свербіння по всьому тілу або локально;
- неприємні відчуття і дискомфорт в черевній порожнині;
- швидка стомлюваність і занепад сил;
- жовта шкіра і очні яблука, які свідчать про жовтяниці;
- відчуття тяжкості (в деяких випадках і больовий синдром) з правого боку під ребрами;
- зміна кольору калових мас;
- відсутністьапетиту (або його зниження); збільшення печінки в розмірі;
- темний колір сечі і інші.

Всі ознаки вказують, що у майбутньої мами порушена робота печінки та жовчного міхура , а це є серйозною причиною для подальшого обстеження і діагностування.
Жировий гепатоз: кому загрожує ожиріння печінки? Програма Школа здоров'я
Діагностика
При виявленні декількох характерних ознак захворювання печінки, вагітній жінці необхідно терміново звернутися до свого гінеколога , у якого вона спостерігається.
Він направить її до профільних фахівців, таким як гепатолог і нефролог .
Хворий буде призначено ретельне обстеження, яке включає:
- клінічний і біохімічний аналіз крові;
- загальний аналіз сечі;
- коагулограмму ;
- пробу Реберга;
- електрокардіграмму (ЕКГ);
- ультразвукове дослідження ( УЗД );
- консультацію окуліста;
- доплерометріі і інші.
А такі методи діагностики як біопсія і лапароскопія зовсім виключені і протипоказані .
Чим небезпечний (і небезпечний?) гепатоз під час вагітності?
 Гепатоз, як і будь-яке інше захворювання може бути чревате своїми наслідками. А в разі вагітності подвійно, адже захворювання піддається не тільки вагітна жінка, а й плід .
Гепатоз, як і будь-яке інше захворювання може бути чревате своїми наслідками. А в разі вагітності подвійно, адже захворювання піддається не тільки вагітна жінка, а й плід .
Як правило, для виношує дитину жінці гепатоз особливо не небезпечний . Через кілька тижнів після народження малюка все характерні і докучають ознаки захворювання безслідно зникають.
Навіть у випадках рецидиву хвороби (при другій і наступних вагітностях) печінку жінки приходить в норму.
А ось сама вагітність може піддаватися великої небезпеки в зв'язку з тим, що згортання крові при гепатозі дуже низька .
Це може бути чревате рясними кровотечами , причому як в період вагітності, так і в процесі народження дитини і післяпологовому періоді.
Дана обставина вказує на те, що організм жінки не виробляє або виробляє в недостатній кількості фермент, від якого залежить нормальна згортання крові.
Брак ферменту може бути наслідком дефіциту вітаміну К , який в свою чергу викликаний закупоркою жовчовивідних шляхів (холестазом). Погана згортання може привести навіть до летального результату при великих втратах крові.
Негативно позначається гепатоз вагітної на її плід . Часто наслідками перенесеного захворювання є:
- малу вагу дитини при народженні;
- відставання в розвитку;
- недоношена вагітність;
- гіпоксія плода ;
- порушення функціонування органів дихання дитини;
- розлад центральної нервової системи;
- недорозвиненість органів зору;
- порушення функціонування серця, печінки, нирок;
- можливий ризик появи плацентарної недостатності та інші.
Але бувають випадки, коли перебіг хвороби у жінки абсолютно не впливає на розвиток плода . В такому випадку допускається виношування дитини до кінця терміну і природне розродження.
Особливості лікування
 Після проведеного обстеження хворий лікар призначає курс лікування. У випадку з холестатичної формою захворювання лікування переслідує одну важливу мету — запобігти передчасні пологи .
Після проведеного обстеження хворий лікар призначає курс лікування. У випадку з холестатичної формою захворювання лікування переслідує одну важливу мету — запобігти передчасні пологи .
Жінку, хвору гепатоз, в обов'язковому порядку госпіталізують і проводять лікування виключно в умовах лікарняного стаціонару.
За допомогою препаратів життя матері і дитини буде підтримуватися до тих пір, поки плід не дозріє і не буде готовий до самостійного життя.
У другому і третьому триместрах вагітності обов'язковий регулярний скринінг плода , на якому фіксуються всі фактори ризику для дитини і його мами. Жінку спостерігають такі фахівці як гінеколог, гепатолог і терапевт.
Перше і найголовніше умова, без якого лікування буде неефективним, це сувора дієта . Як правило, стіл номер 5 за Певзнером.
Дана дієта складається виключно з продуктів, які надають мінімальне навантаження на печінку, завдяки чому функціонування кишкового тракту приходить в норму.
Дотримання суворої дієти гарантує 50% успіху . Суворо забороняється прийом жирних, смажених, гострих продуктів харчування. Рекомендується 5-6-ти разовий режим харчування дрібними порціями.
Якщо захворювання протікає в легкій формі, то лікар призначає такі лікарські препарати :
- ліки групи ентеросорбентів;
- жовчогінні засоби;
- антациди;
- антиоксиданти;
- дезінтоксіцірующіе препарати;
- фолієву кислоту ;
- гепатопротектори;
- мембранностабілізірующіе кошти та інші.
При сильному лущенні шкіри і свербінні можуть бути призначені протівозудниє мазі, гелі або оральні засоби . Також проводиться терапія, що сприяє підвищенню здатності згортання крові для запобігання кровотеч.
Лікування вагітної призначається виключно виходячи зі співвідношення ступеня ризику для малюка і майбутньої мами.
У комплексі з основним лікуванням можна застосовувати і рецепти нетрадиційної медицини . Найбезпечнішими і корисними є такі:
- Щодня по три-чотири рази на день пити чай з шипшини . Він є відмінним сечогінну засобом і багатий на вітамін С .
- Відвар шавлії з медом . Вживати рекомендується відразу після сну (з самого ранку).
- Відвар цикорію . Можна придбати в аптеці або купити в продуктовому магазині. Пити замість звичайного чаю.
- Морквяний фреш. Пити по 100 мл щоранку.
- Горішки кедра .

Все народні методи дуже корисні і гарні, але вони не є альтернативою традиційному лікуванню , призначеного фахівцем. Застосовувати можна тільки в комплексі.
Профілактика
З метою запобігання розвитку гепатоза необхідно проводити профілактику. Профілактичні заходи мають на увазі:
- відмова від шкідливих звичок;
- правильне харчування, що включає часті дрібні перекушування, щоб запобігти переїдання шляхом усунення почуття голоду;
- фізкультура і щоденні прогулянки на свіжому повітрі;
- вживання зелені в їжу;
- вживання достатньої кількості води в чистому вигляді і інші.
у час вагітності всі зусилля лікарів спрямовані на симптоматичне лікування , оскільки основним їх завданням в такому випадку є збереження вагітності.
Ризики, пов'язані з цим захворюванням, занадто великі , тому гарантією нормального протікання вагітності, благополучної родової діяльності і народження здорової дитини є своєчасне звернення до лікаря, а ще краще профілактика гепатоза.
Профілактика жирового гепатозу програма Про найголовніше